Dean Fergusson , scienziato (dafergusson@ohri.ca) 1, Steve Doucette, ricercatore associato 1, Kathleen Cranley Glass, professore associato 2 , Stan Shapiro, professore3 , David Healy, professore 4 , Paul Hebert, scienziato senior1 , Brian Hutton, ricercatore associato1
Pubblicato su BMJ 2005
Traduzione in italiano a cura del Dott. Claudio Ajmone per GiùleManidaiBambini.org
Testo originale in inglese, disponibile a questo link
1 Ottawa Health Research Institute, Programma di epidemiologia clinica, 501 Smyth Road, Box 201, Ottawa, Ontario, Canada K1H 8L6
2 Dipartimenti di genetica umana e pediatria e unità di etica biomedica, McGill University, Montreal, Quebec, Canada
3 Dipartimento di Epidemiologia e Biostatistica, McGill University
4 Dipartimento di Medicina Psicologica, Università del Galles College of Medicine, Bangor
Errata corrige:
Gli autori di questo articolo, Dean Fergusson e colleghi ( BMJ 2005;330:396-9, 19 Feb), hanno segnalato alcuni valori errati nella sezione Risultati (quarto paragrafo della versione stampata e sesto paragrafo della versione completa). L’odds ratio dei tentativi di suicidio fatali per gli inibitori selettivi della ricaptazione della serotonina rispetto agli antidepressivi triciclici dovrebbe essere 1,08 (0,28-4,09) (non 7,27 (1,26-42,03) come riportato). Affermano che ciò non influisce sulle conclusioni principali o sul messaggio principale dell’articolo.
Estratto
Obiettivo Stabilire se esiste un’associazione tra l’uso di inibitori selettivi della ricaptazione della serotonina (SSRI) e tentativi di suicidio.
Progettazione Revisione sistematica di studi randomizzati controllati.
Fonti di dati Medline e il registro degli studi controllati della Cochrane Collaboration (novembre 2004) per gli studi prodotti dal gruppo Cochrane su depressione, ansia e nevrosi.
Selezione degli studi Gli studi dovevano essere studi randomizzati controllati che confrontassero un SSRI con un placebo o un controllo attivo non SSRI. Abbiamo incluso studi clinici che hanno valutato gli SSRI per qualsiasi condizione clinica. Abbiamo escluso abstract, studi crossover e tutti gli studi il cui follow-up è stato inferiore a una settimana.
Risultati Settecentodue studi hanno soddisfatto i nostri criteri di inclusione. Un aumento significativo delle probabilità di tentativi di suicidio (odds ratio 2,28, confidenza del 95% da 1,14 a 4,55, numero necessario per trattare per danneggiare 684) è stato osservato per i pazienti che ricevevano SSRI rispetto al placebo. Un aumento dell’odds ratio dei tentativi di suicidio è stato osservato anche nel confronto degli SSRI con interventi terapeutici diversi dagli antidepressivi triciclici (1,94, 1,06-3,57, 239). Nell’analisi aggregata degli SSRI rispetto agli antidepressivi triciclici, non abbiamo rilevato una differenza nell’odds ratio dei tentativi di suicidio (0,88, 0,54-1,42).
Discussione La nostra revisione sistematica, che ha incluso un totale di 87.650 pazienti, ha documentato un’associazione tra tentativi di suicidio e uso di SSRI. Abbiamo anche osservato diversi importanti limiti metodologici negli studi pubblicati. Una stima più accurata dei rischi di suicidio potrebbe essere ottenuta dagli investigatori che rivelano completamente tutti gli eventi.
Introduzione
In tutto il mondo, gli inibitori selettivi della ricaptazione della serotonina (SSRI) sono prescritti per il trattamento della depressione e un elenco in espansione di condizioni aggiuntive. Gli SSRI sono tra i farmaci più comunemente prescritti al mondo, in gran parte perché sono stati commercializzati come sicuri ed efficaci nel trattamento di condizioni comuni.1–3 All’inizio degli anni ’90 sono state sollevate preoccupazioni relative alla sicurezza, con rapporti che descrivevano una possibile associazione con la suicidalità.4–6
Tuttavia, le conclusioni sulla plausibilità e la forza dell’associazione tra suicidalità e uso degli SSRI sono state divergenti. 7 – 9 Una prima meta-analisi ha mostrato che gli SSRI potenzialmente diminuivano l’ideazione suicidaria misurata da una singola domanda sul punteggio della depressione di Hamilton. 7 Una revisione più recente dei dati di 77 studi presentati alla Food and Drug Administration (FDA) statunitense ha rilevato un aumento non significativo dei tassi di suicidio tra i pazienti assegnati agli SSRI e quelli assegnati al placebo o ad altri antidepressivi.8
Poiché i suicidi ei tentativi di suicidio sono eventi rari, l’incapacità di documentare una differenza importante può essere una funzione del piccolo numero di pazienti nei singoli studi e meta-analisi pubblicati fino ad oggi. Tuttavia, il Comitato britannico per la sicurezza dei medicinali e la Food and Drug Administration (FDA) hanno emesso avvisi di salute pubblica riguardanti l’uso di antidepressivi e la tendenza al suicidio.10 11 Data la controversia, abbiamo intrapreso una revisione sistematica di tutti gli studi randomizzati controllati pubblicati, indipendentemente dall’indicazione del trattamento, per valutare l’associazione tra tentativi di suicidio e uso di SSRI.
Metodi
Strategia di ricerca della letteratura
Abbiamo condotto una ricerca sistematica della letteratura per identificare tutti gli studi randomizzati controllati di SSRI indicizzati su Medline tra il 1967 e il giugno 2003. La strategia di ricerca ha combinato i termini di testo “SSRI”, “inibitori della captazione della serotonina”, “fluoxetina”, “Prozac”, “sertralina”, “Zoloft”, “paroxetine”, “Paxil”, “fluvoxamine”, “Luvox”, “Citalopram” e “Celexa” con il filtro Dickersin per studi randomizzati controllati. 12 Inoltre, abbiamo cercato nel registro degli studi controllati della Cochrane Collaboration (novembre 2004) gli studi prodotti dal gruppo Cochrane su depressione, ansia e nevrosi con la stessa strategia.
Abbiamo anche esaminato le bibliografie di tre revisioni sistematiche 13 – 15 e studi identificati per identificare i rapporti pertinenti. Tre autori (SD, BH e DF) hanno esaminato in modo indipendente tutte le citazioni recuperate dalla ricerca elettronica per identificare studi potenzialmente rilevanti. Ogni citazione è stata rivista da almeno due persone. Quando non è stato possibile raggiungere una decisione unanime, è stato consultato un terzo revisore per risolvere la differenza.
Identificazione degli articoli e estrazione dei dati
Per essere ammessi all’inclusione, gli studi dovevano essere studi randomizzati controllati che confrontassero un SSRI con un placebo o un controllo attivo non SSRI. Abbiamo incluso studi clinici che hanno valutato gli SSRI per qualsiasi condizione clinica. Abbiamo escluso abstract, studi crossover e tutti gli studi il cui follow-up è stato inferiore a una settimana. Gli studi crossover sono stati esclusi a causa della difficoltà nell’attribuire in modo appropriato un esito al trattamento e della scarsa segnalazione della relazione tra eventi avversi e trattamento.
Abbiamo sviluppato un modulo di astrazione dei dati standardizzato che includeva la condizione trattata, le modalità di trattamento confrontate, la durata del trattamento, il numero di pazienti assegnati in modo casuale a ciascun gruppo di trattamento, il numero di pazienti segnalati per aver completato il trattamento, i dati demografici dei pazienti e le fonti di finanziamento.
Poiché il nostro obiettivo primario era quello di valutare un evento raro e grave e non l’efficacia del trattamento, non abbiamo quantificato la qualità dei rapporti di studio individuali utilizzando una scala di qualità formale. Abbiamo limitato l’ammissibilità a studi che erano veramente randomizzati e abbiamo esaminato singole fonti di eterogeneità clinica e metodologica, tra cui indicazione clinica, durata dello studio, sesso, età, dimensione del campione e abbandoni.
risultati
L’esito primario, i tentativi di suicidio, includeva atti di suicidio sia fatali che non. Abbiamo documentato separatamente i tassi di tentativi di suicidio fatali e non fatali. I tentativi di suicidio fatali erano atti autoinflitti con conseguente morte, come riportato negli studi primari. Abbiamo fatto ipotesi prudenti per affrontare la segnalazione pubblicata di tentativi di suicidio non fatali. Gli autori hanno dovuto letteralmente usare il termine “suicidio”. L’unica eccezione era l’uso del termine “overdose”. Se gli autori hanno riferito esplicitamente che non vi erano eventi avversi o gravi, abbiamo registrato che non ci sono stati tentativi di suicidio fatali o non fatali. Se non sono stati menzionati tentativi di suicidio ma gli autori hanno tenuto conto di tutti gli eventi avversi e dei motivi per l’interruzione, abbiamo registrato zero tentativi di suicidio.
Considerazioni metodologiche
Abbiamo documentato come sono stati segnalati gli eventi avversi, i tassi di abbandono, la dimensione del campione e il numero di studi che non hanno riportato eventi avversi. Per far fronte alla scarsa segnalazione di eventi avversi, abbiamo incluso una categoria “non segnalato”. Questa categoria comprendeva studi che non menzionavano eventi avversi o ragioni per l’interruzione della terapia, fornivano un elenco incompleto di tutti gli eventi avversi o non dichiaravano esplicitamente che non erano stati osservati eventi avversi gravi. Abbiamo anche documentato la proporzione di studi che hanno scelto di segnalare eventi avversi oltre le soglie percentuali (ad esempio, 5%) o che si sono verificati in più di un numero definito di pazienti. Abbiamo determinato la proporzione di studi con tassi di abbandono superiori al 15% e al 25% e riportato la dimensione degli studi come proporzione di studi con un numero totale di pazienti inferiore a 50, tra 50 e 100,
Analisi
Come prima descrizione del rischio di suicidio complessivo e nei principali confronti, abbiamo calcolato il rischio assoluto per 1000 pazienti trattati dividendo il numero di eventi (tentativi di suicidio) per individui esposti alle terapie e moltiplicandolo per 1000. Per tenere conto del tempo di esposizione, abbiamo calcolato il numero di episodi di tentativi di suicidio per 1000 anni-persona di esposizione assumendo un rischio costante nel primo anno e utilizzando una media ponderata delle esposizioni.
Per valutare l’associazione tra tentativi di suicidio e uso di SSRI, abbiamo intrapreso tre meta-analisi separate: SSRI rispetto al placebo, con antidepressivi triciclici e con altre forme attive di trattamento escludendo il placebo e gli antidepressivi triciclici. All’interno di ogni confronto, abbiamo testato l’associazione tra i tentativi di suicidio e l’uso di SSRI calcolando gli odds ratio utilizzando modelli a effetti fissi. Abbiamo utilizzato i metodi di Peto per calcolare gli odds ratio e gli intervalli di confidenza al 95%. 16 – 18
Un odds ratio maggiore di 1 implica un rischio maggiore nel gruppo SSRI e un odds ratio inferiore a 1 implica un rischio maggiore nel gruppo non SSRI. Abbiamo condotto meta-analisi separate per il numero di tentativi di suicidio fatali e non fatali. Non abbiamo incluso nelle analisi studi classificati come “non riportati”.
I sottogruppi di interesse a priori erano basati sull’età, la durata del follow-up dello studio, la percentuale di donne e la diagnosi primaria dei partecipanti agli studi (depressione maggiore, depressione e altre condizioni). Abbiamo esaminato la fonte di finanziamento parziale o totale segnalata (finanziata dall’industria farmaceutica rispetto a quella non finanziata). Abbiamo anche condotto una meta-analisi cumulativa per valutare la sequenza temporale delle prove di effetto.
Risultati
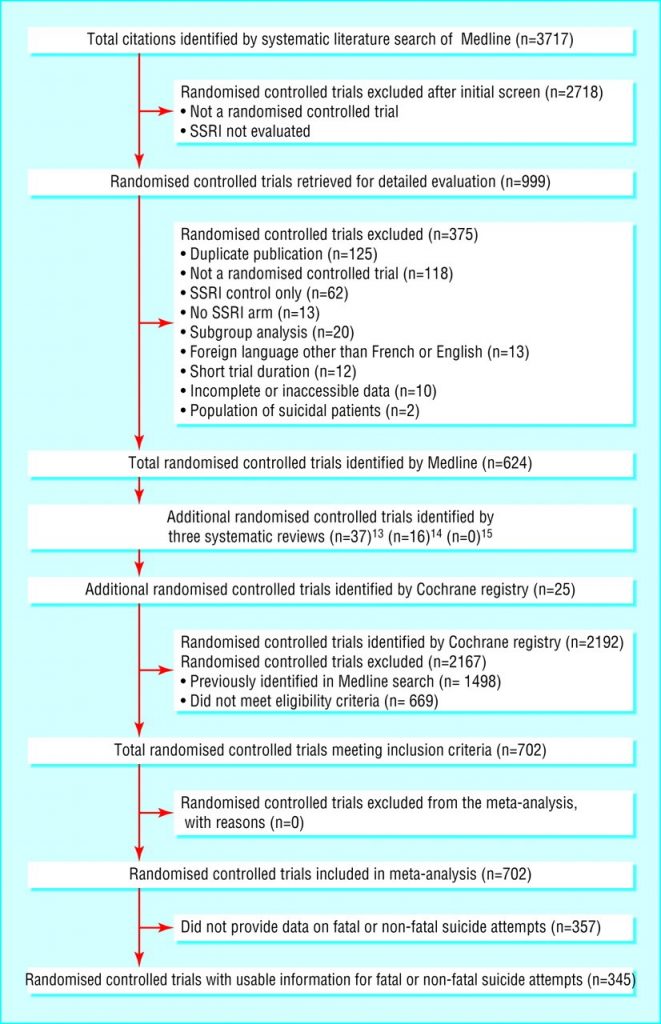
La ricerca bibliografica ha identificato un totale di 3717 citazioni. Dopo la revisione iniziale di almeno due autori (SD, BH, DF), 999 studi sono stati ritenuti potenzialmente idonei. Di questi, abbiamo escluso 375 per i seguenti motivi: pubblicazione duplicata (n = 125), non uno studio controllato randomizzato (n = 118), solo controllo SSRI (n = 62), nessun braccio SSRI (n = 13), analisi dei sottogruppi (n = 20), lingua straniera diversa dal francese o dall’inglese (n = 13), breve durata dello studio (n = 12), dati incompleti o inaccessibili (n = 10) e popolazione di pazienti suicidi (n = 2).
Abbiamo identificato altri 78 studi che soddisfano i criteri di ammissibilità mediante la ricerca elettronica del registro Cochrane Collaboration di studi controllati (gruppo Cochrane depressione, ansia e nevrosi) e la revisione manuale delle bibliografie di tre revisioni sistematiche pubblicate e di tutti gli studi ammissibili (figura 1 ). 13 – 15 I 702 studi comprendevano 411 confronti tra SSRI e placebo, 220 confronti tra SSRI e antidepressivi triciclici e 159 confronti tra SSRI e terapie attive diverse da placebo o antidepressivi triciclici.
Poiché alcuni studi avevano più di un braccio di confronto, il numero totale di confronti supera il numero di studi pubblicati. Dei 159 confronti, i trattamenti comparativi più comuni erano moclobemide (21 studi), psicoterapia (20), maprotilina (18) e mianserina (16).
Quattrocentotrentasette studi (62,3%) hanno randomizzato meno di 100 pazienti. Quarantanove prove (7,0%) sono andate avanti per più di sei mesi. Dei 493 studi che hanno riportato informazioni sull’abbandono, 227 (46,0%) hanno avuto un tasso di abbandono superiore al 25%. Centoquattro studi (14,8%) hanno riportato eventi avversi oltre le soglie del 3%, 5% o 10% dei pazienti arruolati o che si sono verificati in più di un numero definito di pazienti, senza alcun dettaglio di eventi avversi correlati alla suicidalità.
Dei 702 studi che includevano 87.650 pazienti, 414 (59,0%) sono stati condotti in pazienti con una diagnosi diversa dalle condizioni di depressione maggiore. Il sessantotto per cento degli studi (n = 475) includeva più del 50% di donne e il 91% (n = 638) degli studi è stato condotto su partecipanti con un’età media inferiore a 60 anni.
Un totale di 345 studi che rappresentano 36.445 pazienti hanno riportato il numero di tentativi di suicidio (143 in totale) e sono stati inclusi nell’analisi. Dei 345 studi che riportavano i tentativi di suicidio come eventi avversi, 64 hanno riportato almeno un tentativo di suicidio. Nel confrontare le caratteristiche degli studi tra gli studi che riportavano tentativi di suicidio e quelli che non lo riportavano, l’unica differenza significativa era che gli studi più ampi tendevano a non riportare (χ 2prova, df = 2, P = 0,001).
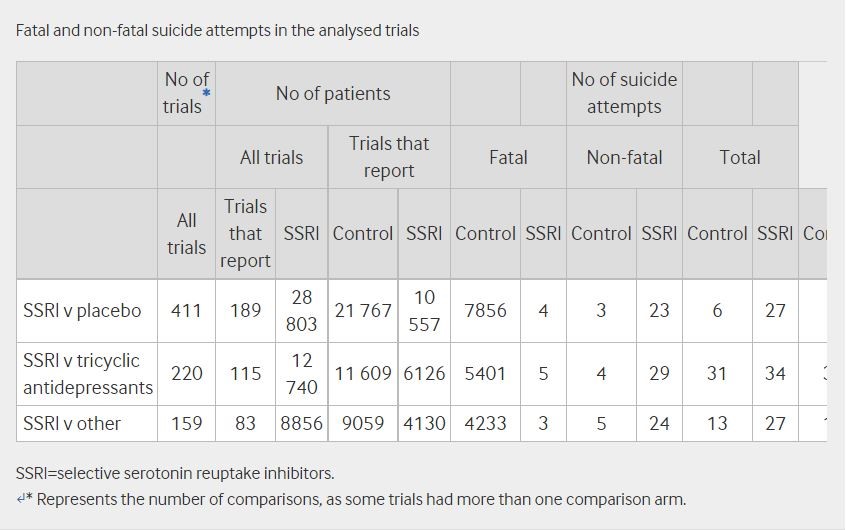
Il tasso complessivo di tentativi di suicidio è stato di 3,9 (intervallo di confidenza 95% da 3,3 a 4,6) per 1000 pazienti trattati negli studi clinici. Quando abbiamo utilizzato la durata dello studio come tempo di esposizione, abbiamo riscontrato un’incidenza di 18,2 tentativi di suicidio per 1000 anni-paziente. Per gli studi condotti su pazienti con depressione, il tasso complessivo di tentativi di suicidio è stato di 4,9 (intervallo di confidenza 95% da 4,2 a 5,6 per 1000 pazienti). La tabella 1 fornisce i numeri riportati di tentativi di suicidio fatali e non fatali.
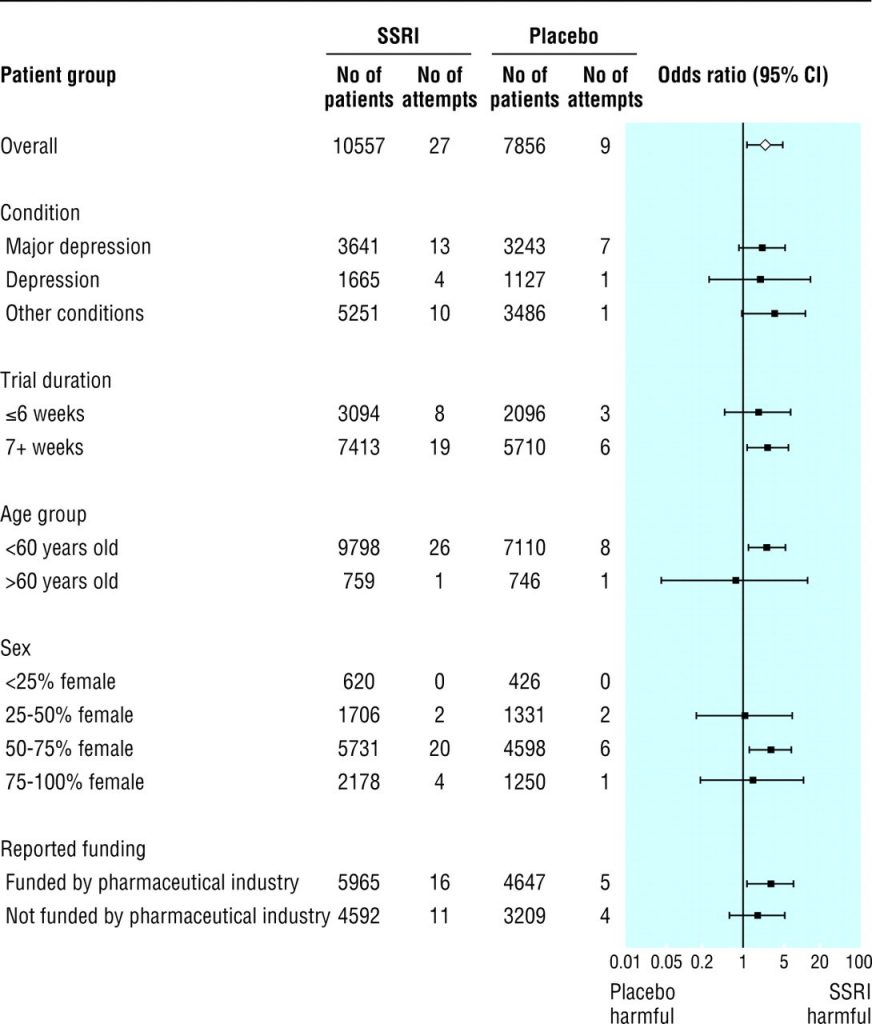
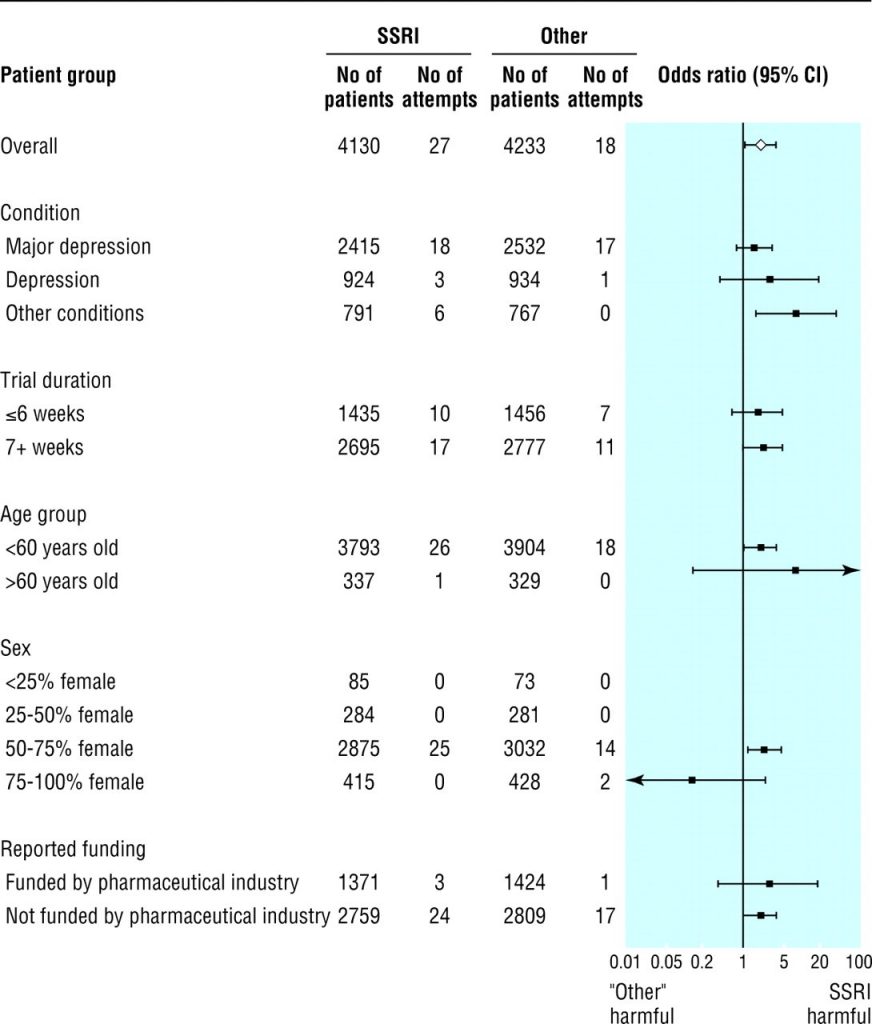
Abbiamo riscontrato un aumento significativo delle probabilità di tentativi di suicidio (odds ratio 2,28, 1,14-4,55, numero necessario per curare 684; P = 0,02) per i pazienti trattati con SSRI rispetto al placebo ( fig 2 ). Date le dimensioni ridotte del campione, la nostra capacità di rilevare differenze significative all’interno dei sottogruppi era limitata. Tuttavia, tutti gli odds ratio hanno superato 1,0 ad eccezione degli studi i cui partecipanti avevano un’età media superiore a 60 anni ( fig 2 ). Nel confrontare i tentativi di suicidio non fatali, è rimasta una differenza significativa nel complesso (2,70, 1,22-5,97; P = 0,01). Nel confrontare i tentativi di suicidio fatali, non abbiamo rilevato differenze tra SSRI e placebo (0,95, 0,24-3,78).
Nell’analisi combinata degli SSRI rispetto agli antidepressivi triciclici, non abbiamo rilevato differenze nelle probabilità di tentativi di suicidio (0,88, 0,54-1,42; fig 3 ). Non abbiamo trovato differenze clinicamente o statisticamente importanti in nessuna analisi dei sottogruppi. L’odds ratio dei tentativi di suicidio non fatali era 0,85 (da 0,51 a 1,43) e l’odds ratio dei tentativi di suicidio fatali per SSRI rispetto agli antidepressivi triciclici era 7,27 (da 1,26 a 42,03).
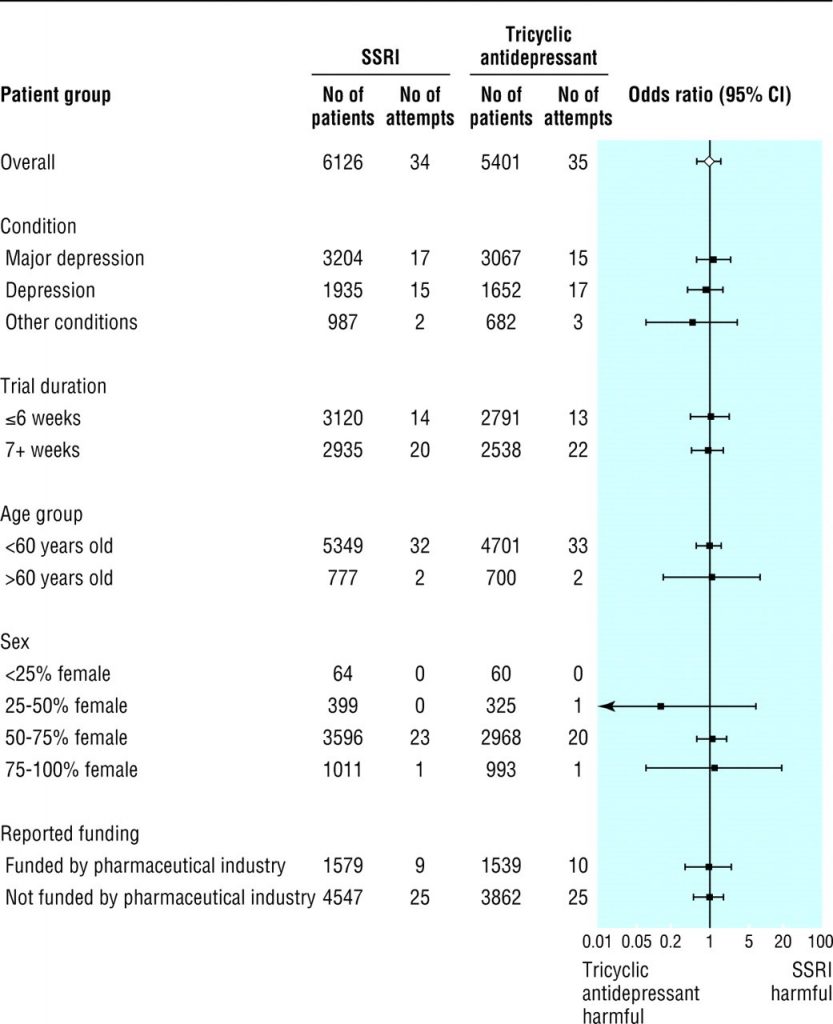
Abbiamo riscontrato un aumento delle probabilità di tentativi di suicidio confrontando gli SSRI con interventi terapeutici diversi dagli antidepressivi triciclici (1,94, da 1,06 a 3,57, numero necessario per trattare per danneggiare 239; fig 4 ). Anche in questo caso con campioni di dimensioni inferiori, non abbiamo trovato differenze specifiche per sottogruppi che hanno raggiunto la significatività. Tutti gli odds ratio superavano 1,0, ad eccezione degli studi in cui la percentuale di donne superava il 75%. L’odds ratio per i tentativi di suicidio fatali era 0,59 (0,16-2,24) e quello per i tentativi di suicidio non fatali 2,25 (1,16-4,35).
Discussione
Abbiamo documentato un aumento di oltre il doppio del tasso di tentativi di suicidio nei pazienti che ricevono SSRI rispetto al placebo o ad interventi terapeutici diversi dagli antidepressivi triciclici. Sebbene molti studi abbiano documentato i benefici degli SSRI in molte forme di depressione e altre indicazioni cliniche, è stato difficile documentare il rischio di suicidio relativamente raro ma molto grave.
Abbiamo documentato una differenza nel rischio assoluto di 5,6 tentativi di suicidio per 1000 anni-paziente di esposizione a SSRI rispetto al placebo. Sebbene piccolo, il rischio incrementale rimane un problema molto importante per la salute della popolazione a causa dell’uso diffuso degli SSRI. Nel Regno Unito, i medici di medicina generale forniscono annualmente 1 milione di anni-persona di trattamento con SSRI. 13
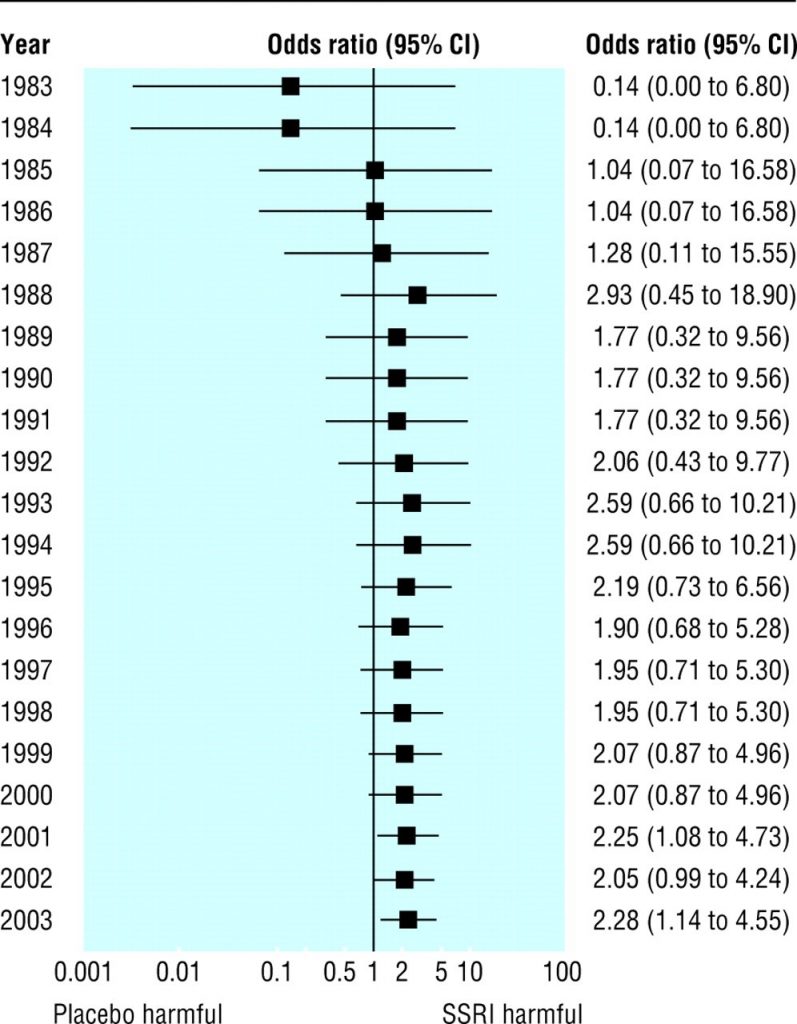
Per gli Stati Uniti, il numero di visite di pazienti per depressione è stato di 24,5 milioni nel 2001, un aumento del 70% dal 1987. 1 Nel 2001, il 69% delle visite di pazienti per depressione ha portato alla prescrizione di SSRI. 1 Pertanto, un gran numero di pazienti era a rischio di suicidalità indotta dal trattamento. La metanalisi cumulativa rafforza la preoccupazione per la potenziale tendenza al danno negli ultimi anni ( fig 5 ). Non è chiaro se le autorità di regolamentazione ne fossero a conoscenza o meno.
Possibili spiegazioni per i nostri risultati
In questa meta-analisi, l’aumento del numero di tentativi di suicidio non è stato associato a un aumento comparabile dei rischi di tentativi di suicidio fatali. Diverse spiegazioni sono plausibili. Abbiamo osservato rischi divergenti di suicidio non significativi tra le diverse condizioni cliniche. Le stime per i pazienti con depressione maggiore hanno favorito una diminuzione dei suicidi con SSRI, mentre i pazienti con depressione e altre indicazioni cliniche possono avere un aumento fino a otto volte dei tassi di suicidio, con conseguente effetto nullo complessivo.
In tutti i casi, il numero di eventi era troppo piccolo per generare intervalli di confidenza sufficientemente stretti. Se il meccanismo d’azione ritenuto responsabile dell’induzione del suicidio è vero, l’agitazione e l’acatisia noti che si verificano con questa classe di agenti possono aver colpito in modo diverso i pazienti non depressi e quelli depressi, inducendo più disagio nei pazienti con condizioni cliniche meno gravi rispetto a quelli con depressione grave. Ciò può spiegare il maggior numero di tentativi di suicidio in pazienti senza depressione grave.
Un’altra spiegazione potrebbe essere che questi studi non riflettono la vera pratica e che il trattamento di pazienti depressi più gravemente con un rischio intrinseco di suicidio più elevato in un ambiente controllato può produrre un rapporto più favorevole tra rischi e benefici. Queste spiegazioni concilierebbero i benefici osservati attribuiti agli SSRI con i rischi proposti associati all’agitazione indotta che accompagna l’inizio del trattamento, le dosi dimenticate, la diminuzione del dosaggio o l’interruzione del trattamento.
Una revisione di fonti pubblicate e non pubblicate ha documentato un aumento dei tassi di suicidio nei pazienti con depressione quando sono stati considerati i record della FDA. 19 La nostra revisione ha rilevato tentativi di suicidio a un tasso di 3,9 episodi per 1000 pazienti, mentre i tentativi di suicidio documentati da Healey si sono avvicinati a 15,3 episodi per 1000 pazienti trattati con SSRI, una differenza di 3,9 volte nei tassi. La differenza nei tassi implica che una parte sostanziale dei tentativi di suicidio non è stata denunciata. 8 20
Limitazioni
Come ulteriore prova delle difficoltà nella segnalazione, non siamo stati in grado di trovare documentazione che confermi o confuti i tentativi di suicidio in 51.205 degli 87.650 pazienti. Abbiamo condotto un sondaggio su un campione casuale di 35 studi (10%) che non hanno riportato tentativi di suicidio. Dei 17 soccorritori, due hanno riferito di tentativi di suicidio, sette non hanno riportato tentativi di suicidio e otto hanno confermato che questi dati non sono stati raccolti.
Delle due risposte che hanno riportato tentativi di suicidio, una ha riportato un tentativo di suicidio non fatale nel gruppo SSRI e nessuna nel gruppo placebo, e l’altra ha riportato un tentativo di suicidio non fatale nel gruppo SSRI e due tentativi non fatali nel gruppo che assume antidepressivi triciclici. Nel nostro campione casuale di non-responder, il 22,2% degli studi (n = 2) ha quindi riportato un tentativo di suicidio rispetto al 18,6% degli studi (n = 64) nell’intero campione.
Solo uno studio (0,14%) ha menzionato una potenziale associazione tra suicidio o qualsiasi aspetto delle lesioni autoinflitte e SSRI nelle loro sezioni di background o di discussione, 21 nonostante le ripetute preoccupazioni su questo effetto negativo espresse nel discorso scientifico. 4 – 6 Centoquattro dei 702 studi hanno riportato eventi avversi che si sono verificati in eccesso di una soglia prestabilita del 3%, 5% o 10% dei pazienti o al di sopra di un certo numero di pazienti (ad esempio, tre pazienti). Di conseguenza, complicazioni rare ma letali potrebbero non essere state segnalate o essere state sottostimate.
Oltre alla sottosegnalazione, abbiamo documentato altre importanti limitazioni. Dei 493 studi che hanno riportato tassi di abbandono, il 28,7% (n = 18 217) dei 63.478 pazienti si è ritirato. Nella maggior parte delle aree di studio, i pazienti persi al follow-up tendono ad essere meno conformi al trattamento, non ottengono benefici comparabili e hanno una maggiore frequenza di esiti avversi rispetto ad altri pazienti negli studi. 22 Elevati tassi di perdite da seguire potrebbero quindi aver ostacolato la capacità di rilevare i rischi di suicidio.
La dimensione dello studio e la durata del follow-up sono ostacoli alla rilevazione di associazioni tra SSRI ed eventi avversi rari. Gli studi clinici si sono concentrati in gran parte sui sintomi piuttosto che sugli esiti a lungo termine, come la risoluzione della depressione, la prevenzione delle ricadute e la qualità della vita a lungo termine. Di conseguenza, il 62,3% degli studi (n = 437) ha arruolato meno di 100 pazienti, il che ha reso gli eventi rari difficili da documentare nei singoli studi.
In modo comparabile, la durata media del trattamento e del follow-up negli studi pubblicati è stata di 10,8 settimane con meno di 6300 (7,0%) pazienti in 49 (6,6%) studi seguiti per più di sei mesi. È quindi impossibile dedurre tassi di rischi e benefici a lungo termine del trattamento, soprattutto in relazione ad altre terapie. Nella migliore delle ipotesi, possiamo fare ipotesi solo sulla base dei tassi di eventi da brevi periodi di follow-up documentati in revisioni sistematiche
Diverse manovre di studio sono state introdotte negli studi clinici che possono alterare la risposta al trattamento e i tassi di suicidio e tentativi di suicidio. In 29 studi che rappresentavano 4.243 pazienti, i ricercatori hanno limitato l’accesso allo studio a quei pazienti che erano noti per rispondere e tollerare gli SSRI. Limitare l’ammissibilità in questo modo ridurrebbe efficacemente gli eventi avversi durante lo svolgimento della sperimentazione. Inoltre, alcuni studi hanno arruolato pazienti che ricevevano SSRI in un braccio placebo senza un adeguato periodo di washout, attribuendo così potenzialmente eventi avversi associati all’interruzione del trattamento al placebo o attribuendo eventi avversi al placebo in pazienti trattati con successo con SSRI.
Conclusioni
Nonostante i limiti dei 702 rapporti primari, abbiamo sintetizzato le informazioni utilizzando definizioni di esito conservativo e documentato un’associazione tra tentativi di suicidio e uso di SSRI. Una stima più accurata dei rischi di suicidio sarebbe ottenuta dagli investigatori che rivelassero in modo completo e accurato tutti gli eventi. La nostra revisione ha anche mostrato importanti limiti nella letteratura medica pubblicata. I medici si affidano ai referti pubblicati per le loro decisioni terapeutiche, rendendo scientificamente ed eticamente essenziale una refertazione aperta e completa.
Cosa si sa già su questo argomento
Gli inibitori selettivi della ricaptazione della serotonina (SSRI) sono un farmaco ampiamente prescritto
Gli SSRI sono usati per trattare un elenco in espansione di indicazioni
Esistono studi divergenti sul fatto che gli SSRI siano associati ad un aumento degli eventi suicidi.
Cosa aggiunge questo studio
L’evidenza di questo studio supporta l’associazione tra l’uso di SSRI e l’aumento del rischio di tentativi di suicidio fatali e non fatali
Sebbene il rischio incrementale sia basso, l’uso diffuso di SSRI lo rende un problema per la salute della popolazione
Una serie di importanti limitazioni metodologiche degli studi pubblicati potrebbe aver portato a una sottovalutazione del rischio di tentativi di suicidio.
Ringraziamenti
Ringraziamo Michelle Grondin per il suo aiuto nel recuperare articoli e nell’estrarre dati e Nancy Cleary per la sua assistenza amministrativa. Inoltre, ringraziamo tutti gli autori e i ricercatori che hanno risposto alla nostra indagine sugli studi non segnalati.
Note a piè di pagina
- I contributori DF hanno concepito lo studio. DF, SD, KG e SS hanno progettato lo studio. DF e SD hanno raccolto, gestito e analizzato i dati. Tutti gli autori hanno interpretato i dati e contribuito alla stesura del documento. DF è il garante.
- Finanziamento degli istituti canadesi di ricerca sanitaria.
- Interessi conflittuali DH ha avuto consulenze, è stato ricercatore principale o sperimentatore clinico, è stato presidente o relatore a simposi internazionali o ha ricevuto supporto per partecipare a riunioni straniere da: Astra, Astra-Zeneca, Boots/Knoll, Eli Lilly, Janssen-Cilag, Lorex-Synthelabo, Lundbeck, Organon, Pharmacia & Upjohn, PierreFabre, Pfizer, Rhone-Poulenc Rorer, Roche, SmithKline Beecham, Solvay e Zeneca. DH è stato testimone esperto per l’attore in otto azioni legali che coinvolgono SSRI ed è stato consultato su diversi casi di tentato suicidio, suicidio e suicidio-omicidio dopo farmaci antidepressivi, nella maggior parte dei quali ha offerto l’opinione che il trattamento non fosse coinvolto .
Riferimenti
- Stafford RS, MacDonald EA, Finkelstein SN. National patterns of medication treatment for depression, 1987 to 2001. Prim Care Companion J Clin Psychiatry 2001;3:232-5.
Vanderhoff BT, Miller KE. Major depression: assessing the role of new antidepressants. Am Fam Physician 1997;55:249-54, 259-60.
- Guze BH, Gitlin M. New antidepressants and the treatment of depression. J Fam Pract 1994;38:49-57.
- Teicher MH, Glod C, Cole JO. Emergence of intense suicidal preoccupation during fluoxetine treatment. Am J Psychiatry 1990;147:207-10.
- Rothschild AJ, Locke CA. Reexposure to fluoxetine after serious suicide attempts by three patients: the role of akathisia. J Clin Psychiatry 1991;52:491-3.
- Masand P, Gupta S, Dewan M. Suicidal ideation related to fluoxetine treatment. N Engl J Med 1991;324:420.
- Baldwin D, Bullock T, Montgomery D, Montgomery S. 5-HT reuptake inhibitors, tricy- clic antidepressants and suicidal behaviour. Int Clin Psychopharmacol 1991;6(suppl 3):49-55.
- Khan A, Khan S, Kolts R, Brown WA. Suicide rates in clinical trials of SSRIs, other anti- depressants, and placebo: analysis of FDA reports. Am J Psychiatry 2003;160:790-2.
- Jick H, Kaye JA, Jick SS. Antidepressants and the risk of suicidal behaviours. JAMA
- 2004;292:338-43Center for Drug Evaluation and Research, United States Food and Drug Administra- tion. Worsening depression and suicidality in patients being treated with antidepressant medi- cations. www.fda.gov/cder/drug/antidepressants/AntidepressanstPHA.htm (accessed 11 May 2004).
- Committee on Safety of Medicines, Medicines and Healthcare products Regulatory Agency, United Kingdom. Use of selective serotonin reuptake inhibitors (SSRIs) in children and adolescents with major depressive disorder (MDD)—only fluoxetine (Prozac) shown to have a favourable balance of risks and benefits for the treatment of MDD in the under 18s. http:// medicines.mhra.gov.uk/ourwork/monitorsafequalmed/safetymessages/ cemssri_101203.pdf (accessed 30 June 2004).
- Dickersin K, Scherer R, Lefebvre C. Systematic reviews: Identifying relevant studies for systematic reviews. BMJ 1994;309:1286-91.
- North of England Evidence Based Guideline Development Project. Evidence based clini- cal practice guideline: the choice of anti-depressants for depression in primary care. Report 91. Newcastle upon Tyne: Centre for Health Services Research, 1998.
- Barbui C, Hotopf M, Freemantle N, Boynton J, Churchill R, Eccles MP, et al. Treatment discontinuation with selective serotonin reuptake inhibitors (SSRIs) versus tricyclic antidepressants (TCAs). Cochrane Database Syst Rev 2000;(4):CD002791.
- Geddes JR, Freemantle N, Mason J, Eccles MP, Boynton J. SSRIs versus other antidepressants for depressive disorder. Cochrane Database Syst Rev 2000;(2):CD001851.
- Alderson P, Green S, Higgins JPT, eds. Cochrane reviewers’ handbook 4.2.2 [updated December 2003]. Cochrane Library, Issue 1, 2004. Chichester, UK: John Wiley.
- Deeks J, Bradburn M, Bilker W, Localio R, Berlin J. Much ado about nothing: statistical methods for meta-analysis with rare events. Proceedings of the Sixth Cochrane Collo- quium, Baltimore, USA, 1998:50.
- Sweeting MJ, Sutton AJ, Lambert PC. What to add to nothing? Use and avoidance of continuity corrections in meta-analysis of rare events. 4th Symposium on Systematic Reviews: Pushing the Boundaries. Oxford, July 2002
- Healy D, Whitaker C. Antidepressants and suicide: risk-benefit conundrums. J Psychia- try Neurosci 2003;28:331-7.
- Whittington CJ, Kendall T, Fonagy P, Cottrell D, Cotgrove A, Boddington E. Selective serotonin reuptake inhibitors in childhood depression: systematic review of published versus unpublished data. Lancet 2004;363:1341-5.
- Steiner M, Steinberg S, Stewart D, Carter D, Berger C, Reid R, et al. Fluoxetine in the treatment of premenstrual dysphoria. Canadian Fluoxetine/Premenstrual Dysphoria Collaborative Study Group. N Engl J Med 1995 8;332:1529-34.
- Haynes RB, Dantes R. Patient compliance and the conduct and interpretation of thera- peutic trials. Control Clin Trials 1987;8:12-9.